Az üszögterhesség vagy más néven mola hydatidosa a méhlepény bolyhainak elfajulását, nagymértékű elszaporodását jelenti.
A mola hydatidosa a méhlepény bolyhainak vizenyős szőlőfürtszerű átalakulása. Lehet részleges (parciális) és lehet teljes. Ez utóbbi esetben a magzat elhal és felszívódik. Parciális mola esetén a magzat mindig elhal, súlyosan deformált, de megtalálható a vizenyős lepénybolyhok között.
A lepény általában nem szűri be a méhizomzatot. Ha mégis megteszi (mola destruens), a molaterhesség potenciálisan rosszindulatú átalakulásával kell szembenéznünk. A mola betörhet a véráramba is, és a rosszindulatú daganatokhoz hasonlóan áttétet képezhet a szervezet távolabbi pontjain (agy, tüdő, stb.). Ritkán valódi rákká is fajulhat (choriocarcinoma), melyből a szervezet leggyorsabban terjedő, gyógyszerérzékenysége miatt mégis az egyik legjobban kezelhető daganata alakulhat ki.
A molaterhesség előfordulása
A molaterhesség gyakori szülészeti szövődmény. Az európai rasszban gyakorisága kb. 1/1.000 összes terhesség. Ázsiában jóval gyakoribb, Indonéziában pl. minden 100. terhesség során kell vele számolni. Hajlamosító tényezők nem ismertek.
A molaterhesség okai
Nem ismertek. Sem genetikai, sem környezeti, sem táplálkozási eredetre nincsenek hitelt érdemlő bizonyítékok. Genetika eredetre utalhat a molaszövetben gyakorta tapasztalható kromoszóma-rendellenesség, mely az esetek 80%-ában spermium-eredetű. A lepényszövet bármilyen típusú terhesség során elfajulhat. Így üszögterhesség egyaránt bekövetkezhet normális szülést, spontán vagy művi vetélést, méhen kívüli terhességet, stb. követően.
A molaterhesség tünetei
A legfeltűnőbb tünet a méh gyors növekedése. A lepényszövet rendkívülien erős HCG termelése következtében gyakori a terhességi hányás és a petefészkekben szimmetrikusan kétoldali ciszta (granulózasejtes ciszta). A terhesség leggyakrabban a 14. hét körül erős vérzés kíséretében spontán megszakad.
A molaterhesség diagnózisa
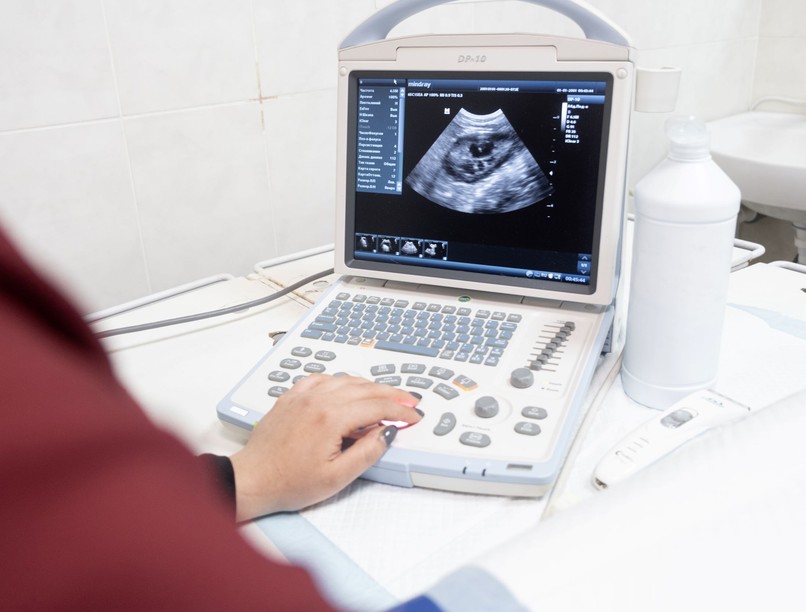
A diagnózis az extrém magas vér, ill. vizelet HCG-szint mérésén, ultrahang-vizsgálaton és szövettani vizsgálaton alapul. Ultrahang segítségével jellegzetes lépesméz-szerű képet kapunk (mások ezt hóförgeteghez szokták hasonlítani). Teljes mola esetén magzati szerveket nem látunk. Méhkaparás után fontos a szövettani vizsgálat a rákos elfajulás kizárására. Megjegyzendő, hogy molaterhesség esetén a rosszindulatúság olykor szövettani vizsgálattal sem mondható ki. Ezért fontos a beteg hosszas megfigyelése és a sok héten át tartó laboratóriumi ellenőrzés.
A molaterhesség lefolyása, kezelése
A legfontosabb teendő a terhesség minél korábbi befejezése, vákuum aspirációval és curette kanállal a méhüreg teljes kiürítése. Ezt követően a HCG-szint csökkenését legalább hetente mérni kell. Ismételt emelkedése esetén a rosszindulatú elfajulásra gyanakodhatunk. Ekkor a méhkaparást meg kell ismételni, és a kaparékot szövettanilag ismét meg kell vizsgálni. Amennyiben a méhüreg üres, de a HCG-szint tovább nő, klinikai karcinómáról beszélünk. A beteget ilyenkor speciális személyi és tárgyi feltételekkel bíró trophoblaszt központba kell elhelyezni, és úgy kell kezelni, mintha a choriocarcinoma bizonyított lenne.
Amennyiben vérzés nem jelentkezik, és a HCG szintjének csökkenése is folyamatosan csökken, a beteg megfigyelésén kívül más teendőnk nincs. Az elfajult lepényszövetek pusztulását elősegíthetjük citosztatikus gyógyszerekkel. A lepényszövet leginkább metotrexáttal szemben érzékeny, ez a gyógyszer képezi a rosszindulatú molaterhességek kezelésének gerincét is.
A molaterhesség az esetek 80%-ában jóindulatú marad. A lepénybolyhok inváziójára 10-15%-ban, rákos elfajulására 2-3%-ban kerül sor. A jóindulatú invázió is okozhat veszélyes helyzetet, akár vérköpés, akár agyi bevérzés formájában is megmutatkozhat. Szerencsére a citosztatikus kezelés ezekben az esetekben is hatékony.
A molaterhesség megelőzése
Elsődleges megelőzésre lehetőség nincs. fokozott az ismétlődés kockázata akkor, ha a beteg egy éven belül ismét teherbe esik. Az ismétlődés kockázata egyébként csupán 1% körül van.
A molaterhesség kapcsán fontos hangsúlyozni, hogy bár sok esetben drámai tünetekkel jár, a modern diagnosztika és a gondos utókövetés mellett ma már az egyik legjobban kontrollálható terhességi eredetű kórképről beszélünk. Az elmúlt évtizedekben a trophoblast betegségek – így a mola hydatidosa és a choriocarcinoma – kezelésében elért eredmények jelentősen javították a túlélést és a későbbi gyermekvállalás esélyeit.
A kórélettani háttér részletesebben
A mola hydatidosa a gestatiós trophoblast betegségek (GTD – gestational trophoblastic disease) csoportjába tartozik, amelyek a méhlepény trophoblast sejtjeiből indulnak ki. Teljes mola esetén a petesejt genetikai állománya hiányzik vagy inaktív, és a megtermékenyítés során a spermium(ok) genetikai anyaga duplikálódik. Ennek eredményeként az embrió nem fejlődik ki, kizárólag kórosan burjánzó lepényszövet alakul ki. Parciális mola esetén rendszerint triploidia jön létre (69 kromoszóma), amely leggyakrabban két spermium által megtermékenyített petesejt következménye.
A genetikai eltérések magyarázzák a rendkívül magas HCG-termelést is. A humán chorion-gonadotropin (HCG) hormon a trophoblast sejtek aktivitását tükrözi, ezért a molaterhességben mért extrém magas értékek nem csupán diagnosztikus jelentőségűek, hanem a betegség aktivitásának követésére is szolgálnak.
Kísérő tünetek és szövődmények
A klasszikus tünetek – gyorsan növekvő méh, vérzés, súlyos hányás – mellett több, kevésbé ismert jelenséggel is találkozhatunk. A túlzott HCG-szint következtében hyperemesis gravidarum alakulhat ki, amely kiszáradáshoz, elektrolit-zavarokhoz vezethet. Emellett pajzsmirigy-túlműködés (hyperthyreosis) is kialakulhat, mivel a HCG szerkezete részben hasonlít a TSH hormonhoz, és stimulálhatja a pajzsmirigyet. Ilyenkor szapora szívverés, fogyás, remegés jelentkezhet.
Ritkán korai terhességi toxémia (praeeclampsia) is felléphet már a második trimeszter előtt, ami normális terhességben szokatlan. Ez a tünet önmagában is felvetheti molaterhesség gyanúját.
A petefészekben kialakuló theca-lutein ciszták általában kétoldaliak és a magas HCG-szint következményei. Ezek többnyire a mola eltávolítását és a hormonszint csökkenését követően spontán visszafejlődnek, műtéti beavatkozást csak kivételes esetben igényelnek.
A diagnosztika korszerű lehetőségei
Az ultrahangvizsgálat ma már a korai terhesség során rutinszerű, így a molaterhesség gyakran a klasszikus tünetek megjelenése előtt felismerhető. A „hóförgeteg” vagy „lépesméz” kép a chorionboholy-duzzanatok miatt alakul ki. Parciális mola esetén azonban a kép nem mindig ennyire jellegzetes, és előfordulhat, hogy csak vetélés után, a szövettani vizsgálat során derül fény a diagnózisra.
A HCG-szint dinamikájának követése kulcsfontosságú. Normális terhességben a HCG a 8–10. hét körül tetőzik, majd csökkenni kezd. Molaterhességben az értékek gyakran jóval magasabbak az adott terhességi korhoz képest, és eltávolítás után is lassabban normalizálódhatnak.
Kiegészítő vizsgálatként mellkasröntgen vagy mellkasi CT is indokolt lehet, amennyiben invazív mola vagy choriocarcinoma gyanúja merül fel, mivel a tüdő az egyik leggyakoribb áttéti hely.
Utókövetés: a kezelés kulcsa
A molaterhesség ellátásának egyik legfontosabb eleme a hosszú távú HCG-monitorozás. A méh kiürítését követően hetente mérik a hormonszintet addig, amíg három egymást követő alkalommal negatív nem lesz. Ezt követően általában havonta történik ellenőrzés 6–12 hónapon keresztül.
Az utókövetés alatt újabb terhesség nem javasolt, mivel az ismét emelkedő HCG-szint értelmezhetetlenné válna. Ezért megbízható fogamzásgátlás alkalmazása szükséges. A kombinált hormonális fogamzásgátlók alkalmazása biztonságosnak tekinthető ebben az időszakban.
Amennyiben a HCG-szint stagnál vagy ismét emelkedni kezd, perzisztáló trophoblast betegségről beszélünk. Ilyenkor kemoterápiás kezelés válhat szükségessé. A metotrexát monoterápia alacsony kockázatú esetekben kiváló eredményeket ad, magasabb kockázat esetén kombinált kemoterápiás protokoll alkalmazható.
Prognózis és túlélési esélyek
Bár a „rosszindulatú elfajulás” kifejezés ijesztő, fontos tudnia, hogy a gestatiós trophoblast daganatok a legjobban gyógyítható onkológiai betegségek közé tartoznak. Korai felismerés és megfelelő kezelés mellett a gyógyulási arány közel 100%. Még áttétes choriocarcinoma esetén is rendkívül jók az eredmények, különösen, ha a beteg időben speciális központba kerül.
A fertilitás szempontjából is kedvező a kilátás. A sikeresen kezelt betegek túlnyomó többsége később egészséges terhességet viselhet ki. A következő terhesség során azonban korai ultrahangvizsgálat és HCG-ellenőrzés javasolt a biztonság érdekében.
Pszichés vonatkozások
A molaterhesség nemcsak testi, hanem lelki megterhelést is jelent. A beteg egyszerre élheti meg a terhesség elvesztését és egy potenciálisan daganatos betegség fenyegetését. A hosszú hónapokig tartó ellenőrzés bizonytalanságot, szorongást okozhat. Fontos, hogy a gondozás során pszichés támogatás is rendelkezésre álljon, és a beteg megfelelő tájékoztatást kapjon a kiváló gyógyulási esélyekről.
Kockázati tényezők és ismétlődés
Bár a szöveg szerint hajlamosító tényezők nem ismertek, epidemiológiai adatok alapján bizonyos körülmények gyakoribb előfordulással járhatnak. Ilyen a nagyon fiatal (20 év alatti) vagy 35–40 év feletti anyai életkor. Korábbi molaterhesség után az ismétlődés esélye enyhén emelkedik, de még így is alacsony marad.
Egyes tanulmányok táplálkozási tényezőket – például alacsony béta-karotin- vagy A-vitamin-szintet – is vizsgáltak, de ezek szerepe nem bizonyított egyértelműen.
Differenciáldiagnosztikai szempontok
A molaterhességet el kell különíteni más, vérzéssel és magas HCG-szinttel járó állapotoktól. Ilyen lehet többes terhesség, bizonyos kromoszóma-rendellenességek, illetve ritkán petefészek eredetű HCG-termelő daganatok. A pontos diagnózis ezért mindig komplex megközelítést igényel.
Összegezve
A mola hydatidosa ritka, de komoly odafigyelést igénylő terhességi szövődmény. Jellegzetes klinikai és ultrahangos képe, valamint az extrém HCG-emelkedés segíti a felismerést. A kezelés alapja a méhüreg kiürítése és a gondos hormonális utánkövetés. Bár az esetek kisebb részében invazív forma vagy choriocarcinoma alakulhat ki, ezek is kiválóan reagálnak kemoterápiára.
Felhasznált irodalom:
- Seckl MJ, Sebire NJ, Berkowitz RS. Gestational trophoblastic disease. The Lancet. 2010;376(9742):717–729.
- Ngan HYS, Seckl MJ, Berkowitz RS et al. Update on the diagnosis and management of gestational trophoblastic disease. International Journal of Gynecology & Obstetrics. 2021;155(Suppl 1):86–93.
- FIGO Oncology Committee. FIGO staging for gestational trophoblastic neoplasia. International Journal of Gynecology & Obstetrics.
- Berkowitz RS, Goldstein DP. Clinical practice. Molar pregnancy. New England Journal of Medicine. 2009;360:1639–1645.
- National Cancer Institute (NCI). Gestational Trophoblastic Disease Treatment (PDQ®) – Health Professional Version.
Kövesse az Egészségkalauz cikkeit a Google Hírek-ben, a Facebook-on, az Instagramon vagy a X-en,Tiktok-on is!