Genitális herpesz
Genitális (nemi) herpesz: tünetei, vizsgálata és kezelési lehetőségei
Szexuális érintkezés révén terjedő vírusos (herpeszvírus okozza) betegség, amely a nemi szervek tájékát támadja meg. Általában fiatal felnőttek esnek a vírus áldozatául. Ha a fertőzés bekövetkezett, a kórokozó a tünetek elmúlása után is a szervezetben marad, és újból betegséget okozhat, vagyis ekkor már nem előfeltétel a szexuálisan aktív életmód.
A genitális herpesz tünetei
- Kisméretű hólyagok a nemi szervek és a végbélnyílás körül, melyek nedvedzenek és kelések kialakulását eredményezik.
- A hólyagok előfordulhatnak még a hüvelyben és a végbélben is.
- Viszketés.
- Fájdalom/bizsergő érzés.
- Vizelet hatására égető fájdalom.
- Egyes esetekben lágyéli nyirokcsomóduzzanat.
- Az első fertőzés a legsúlyosabb, és ez tart a leghosszabb ideig (3-4 hétig).
- A visszatérő fertőzések enyhébbek, és általában 1 hét alatt elmúlnak.
A genitális herpesz esetleges komplikációi
Szövődmények: az újszülött a fertőzött szülőcsatornán át elkaphatja a betegséget.
A genitális herpesz kiváltó okai
- A bőr herpes simplex II. vírus által okozott fertőzése. Sok embernél a betegség nem múlik el véglegesen, hanem a vírusok a tünetmentes időszakokban is a szervezetben maradnak, és időről időre -talán a védekezőképesség lecsökkenésének idején- újból tüneteket idéznek elő.
- A hólyagok terjesztik a fertőzést a vaginális/anális/orális nemi érintkezés során.
- Esetenként az arcon megjelenő herpes simplex I. vírus is megfertőzheti a nemi szervek tájékát orális szexuális kapcsolat esetén.
Mit tehet Ön genitális herpesz esetén
- Ha genitális herpeszre gyanakszik, menjen el orvosához!
- Ha Ön terhes, ezt a tényt meg kell mondania az orvosnak!
- Kerülje a nemi érintkezést, amíg a hólyagok/kelések meg nem gyógyulnak!
- Ha szükséges, szedjen egyszerű fájdalomcsillapítót és pihenjen!
- A hólyagos/keléses területeket ne szappannal, hanem sós vizes oldattal tisztítsa!
- Viseljen laza alsóneműt!
Mit tehet az orvos genitális herpesz esetén
- Felállítja a pontos diagnózist, és kizárja más nemi betegség jelenlétét.
- Tanácsokat ad a terhességre és a visszatérő tünetek kezelésére vonatkozóan.
- Vírusellenes krémet/tablettát rendel.
Ez a fertőzés a lélekben is nyomot hagy
A genitális herpesz nemcsak fizikai tüneteivel, hanem lelki hatásaival is mély nyomot hagyhat az érintettekben. Bár maga a fertőzés többnyire nem veszélyezteti közvetlenül az életet, hosszú távú jelenléte és kiújulásai jelentős hatással lehetnek a szexuális élet minőségére, párkapcsolatok dinamikájára és az önértékelésre is. Mivel a herpes simplex vírus (HSV) élethosszig a szervezetben maradhat, fontos, hogy ne csupán a tünetek enyhítésére koncentráljunk, hanem megértsük a betegség természetét, és megtegyük a szükséges lépéseket a kiújulások megelőzése érdekében is.
A fertőzés terjedése és lappangási ideje
A genitális herpesz esetében a lappangási idő általában 2–12 nap, de előfordulhat, hogy a vírus hónapokig, akár évekig tünetmentes marad. A fertőzés szinte mindig bőr-bőr kontaktussal történik – nem feltétlenül szükséges a teljes aktus –, így például csupán bőrfelület érintkezésével is megtörténhet a vírus átadása, ha az egyik fél aktív tüneteket mutat, vagyis hólyagos, sebes terület van jelen. A legnagyobb fertőzőképesség a hólyagok megjelenésekor áll fenn, de sajnos a tünetmentes fázisokban is lehetséges a vírus átadása, amit aszimptomatikus vírusürítésnek nevezünk. Egy tanulmány szerint a HSV-2 fertőzöttek 10–20%-a úgy is fertőző lehet, hogy semmilyen tünetet nem mutat.
A vírus típusai és különbségek a HSV-1 és HSV-2 között
A genitális herpesz leggyakoribb okozója a HSV-2, de egyre gyakoribb, hogy a HSV-1 típus is megjelenik ezen a testtájon, főként az orális szex útján történő fertőzések miatt. Míg a HSV-1 tipikusan az ajkak körül okoz herpeszt, egyre több fiatal felnőtt fertőződik meg vele genitálisan is. A különbség nemcsak földrajzilag és életkori eloszlásban figyelhető meg, hanem a kiújulások gyakoriságában is: a HSV-2 jellemzően gyakrabban és súlyosabban tér vissza, míg a HSV-1 ritkábban aktiválódik újra a nemi szerveken.
Kiújulás: mi váltja ki?
A kiújuló herpesz leggyakoribb kiváltó tényezői közé tartoznak:
- stressz
- menstruáció
- más betegségek vagy fertőzések
- túlzott napozás vagy leégés
- legyengült immunrendszer
- alváshiány
Ezek mind befolyásolhatják azt, hogy a szervezet mikor válik ismét sebezhetővé a vírus aktiválódásával szemben. Az immunrendszer szoros összefüggésben áll a kiújulás gyakoriságával: ha sikerül stabilizálni az életmódot és csökkenteni a stresszt, az sokaknál csökkentheti a tünetek gyakoriságát.
Diagnózis: mi történik az orvosi vizsgálaton?
A diagnózis alapja általában a tünetek megtekintése. Az orvos fizikai vizsgálat során azonnal felismerheti a jellegzetes hólyagokat vagy fekélyeket. Emellett többféle laboratóriumi vizsgálat is létezik:
- PCR-teszt: a hólyagváladékból vett minta alapján a vírus DNS-ét mutatja ki.
- Vírus tenyésztés: kevesebbet használják, mert lassabb és kevésbé érzékeny.
- Vérvizsgálat: HSV-1 és HSV-2 elleni antitestek kimutatása.
Fontos, hogy terhesség alatt különös figyelmet kapjon a herpesz gyanúja, mivel az elsődleges fertőzés a harmadik trimeszterben komoly kockázatot jelenthet a magzatra. Ilyenkor a szülészorvos javasolhatja a császármetszést is, hogy elkerüljék az újszülött fertőződését – ezt nevezik neonatális herpesznek, amely ritka, de súlyos állapot lehet.
Kezelési lehetőségek
A herpesz nem gyógyítható, de hatékonyan kezelhető. A kezelés célja a tünetek enyhítése, a gyógyulási idő csökkentése és a kiújulások ritkítása.
A leggyakrabban alkalmazott vírusellenes szerek a következők:
- Aciklovir – az egyik legrégebbi és legbiztonságosabb szer, tabletta és kenőcs formájában is elérhető
- Valaciklovir – hosszabb hatású, ritkábban kell szedni
- Famciklovir – alternatíva, ha az előzőket nem tolerálja a beteg
Akut tünetek esetén általában 5–10 napos kúra elegendő, de visszatérő esetekben az orvos javasolhat fenntartó, napi szintű terápiát is, amely jelentősen csökkenti az újabb fellángolások esélyét és a vírus terjedésének valószínűségét is. A CDC ajánlása szerint ez különösen javasolt akkor, ha egy pár egyik tagja fertőzött, a másik viszont nem.
Élet genitális herpesszel: gyakorlati tanácsok
Sok érintett számol be arról, hogy a diagnózis utáni első időszak különösen megterhelő lelkileg. A szégyen, a bűntudat, a párkapcsolattól való félelem mind gyakori reakció. Pedig fontos tudni: a genitális herpesz egy gyakori fertőzés, világszerte több száz millió ember él vele. Az őszinte kommunikáció a partnerrel, a tájékozottság és a megfelelő kezelés segít abban, hogy a herpesz ne váljon tabutémává.
Hasznos önsegítő lépések:
- Alkalmazzon meleg vagy hideg borogatást a fájdalmas területeken
- Ne használjon illatosított vagy alkoholos intim mosakodókat
- Napi többszöri sós ülőfürdő enyhítheti a panaszokat
- Legyen őszinte a partnerével – a nyílt kommunikáció nemcsak etikus, hanem erősítheti is a kapcsolatot
- Figyelje meg, mi váltja ki a tüneteket, és naplózza ezeket
Megelőzés: van-e biztos védelem?
Mivel a genitális herpesz bőrkontaktussal is terjedhet, a klasszikus óvszerhasználat csak részleges védelmet nyújt. A vírus ugyanis előfordulhat olyan bőrterületen is, amit az óvszer nem fed le. Ennek ellenére a rendszeres és helyes óvszerhasználat jelentősen csökkenti a fertőzés kockázatát. Emellett fontos a rendszeres STD-szűrés, különösen több partner esetén.
Egyes kutatások azt is vizsgálják, hogy a helyi virucid készítmények (pl. mikrobiocid gélek) milyen hatékonysággal akadályozhatják meg a fertőzést, de ezek jelenleg még nem elérhetőek rutinszerű alkalmazásra.
Táplálkozás és immunerősítés
Bár nincs bizonyított "herpeszellenes diéta", néhány életmódbeli elem segíthet a tünetek enyhítésében:
- Kerülje a túlzott arginin-bevitelt (pl. dió, mogyoró, csokoládé), mert ez serkentheti a vírus aktivitását
- Részesítse előnyben a lizinben gazdag ételeket (pl. tejtermékek, hal, burgonya), ezek enyhíthetik a tüneteket
- Tartsa fenn a kiegyensúlyozott immunműködést C-, D- és B-vitaminokkal
- Ügyeljen a megfelelő alvásra és stresszkezelésre
Fontos kiemelni: ezek nem helyettesítik a gyógyszeres kezelést, de kiegészíthetik azt.
Terhesség és herpesz: külön figyelem!
Az egyik legnagyobb kockázat az újszülöttre nézve az, ha az anya elsődleges fertőzést szenved el a terhesség utolsó heteiben. Ilyenkor a magzat még nem rendelkezik az anya védő antitestjeivel, és ha a szülőcsatornában aktív fertőzés van, a gyermek megfertőződhet. Ez akár idegrendszeri károsodáshoz, máj- és tüdőérintettséghez is vezethet. Ennek elkerülésére az orvos császármetszést javasolhat.
Ha azonban a kismama már korábban átesett fertőzésen, és nincs aktív tünete a szülés idején, akkor a hüvelyi szülés is biztonságos, különösen ha antivirális kezelést kap a harmadik trimeszterben.
Összegzésként elmondható, hogy a genitális herpesz egy élethosszig jelen lévő, de jól kezelhető állapot. Az érintettek számára kulcsfontosságú a hiteles információ, a testi és lelki tünetek elfogadása, és az aktív szerepvállalás a megelőzés és kontroll területén. Nem vagy egyedül ezzel a betegséggel – és nem is kell, hogy meghatározza az életét.
Gyakori kérdés a genitális herpeszről
Meg lehet gyógyulni teljesen a genitális herpeszből, vagy ez már örökre bennem marad?
Ez az egyik leggyakrabban feltett kérdés, és teljesen érthető az aggodalom. A válasz azonban nem fekete-fehér. A genitális herpeszért felelős herpes simplex vírus (HSV) – legyen szó akár az 1-es, akár a 2-es típusról – élethosszig a szervezetben marad. Ez azt jelenti, hogy teljes mértékben „eltüntetni” jelenleg nem lehet. A vírus az idegdúcokban bújik meg, és bár időnként „szunnyad”, vagyis tünetmentes állapotban van, aktiválódhat bizonyos kiváltó tényezők hatására, például stressz, menstruáció vagy egyéb fertőzés esetén.
A jó hír az, hogy a fertőzést kordában lehet tartani, és sok érintett évekig, sőt akár évtizedekig sem tapasztal újabb tüneteket. Vannak olyanok is, akiknél a kiújulások kezdetben sűrűbben jelentkeznek, majd idővel megritkulnak vagy teljesen elmaradnak. A korszerű vírusellenes gyógyszerek – mint például az aciklovir vagy valaciklovir – hatékonyan csökkentik a tünetek időtartamát, súlyosságát és a kiújulás esélyét is.
A vírus tehát ugyan nem „tűnik el”, de az életminőségét nem kell, hogy érdemben befolyásolja. A tájékozottság, az egészséges életmód, az orvosi kontroll és a nyitott kommunikáció a partnerrel kulcsfontosságú ahhoz, hogy a fertőzés ne legyen akadálya a teljes, boldog életnek.
Lehet szexuális életet élni, ha valakinek genitális herpesze van?
Igen, de fontos bizonyos óvintézkedéseket betartani. Genitális herpesz mellett is lehet teljes, szeretetteljes és örömteli szexuális életet élni, ám ehhez elengedhetetlen a partnerrel való őszinte kommunikáció. A fertőzés leginkább akkor terjed, amikor a hólyagok vagy sebek aktívak, ezért érdemes ilyenkor tartózkodni a nemi érintkezéstől. Tünetmentes időszakban is lehetséges az úgynevezett aszimptomatikus vírusürítés, vagyis a fertőzés tünetek nélküli továbbadása, de ennek esélye antivirális kezeléssel és óvszerhasználattal jelentősen csökkenthető.
Fontos tudni, hogy az óvszer ugyan nem véd teljes mértékben (mivel nem fedi le az összes érintett bőrfelületet), de használata mindenképp erősen ajánlott. Ha a partnere nem fertőzött, a megelőzésben segíthet a profilaktikus kezelés is, amely során a fertőzött fél napi szinten szed alacsony dózisú antivirális gyógyszert. Ez akár 50–80%-kal is csökkentheti a vírus továbbadásának esélyét.
Mennyire veszélyes a herpesz a terhesség alatt és a babára nézve?
A herpesz a legtöbb esetben nem jelent veszélyt a magzatra vagy az anyára, ha az anya már a terhesség előtt is fertőzött volt. Ebben az esetben ugyanis a szervezet már termel ellenanyagokat, amelyek a placentán keresztül a babához is eljutnak, részleges védelmet nyújtva számára. A legnagyobb kockázatot az elsődleges fertőzés a harmadik trimeszterben jelenti – vagyis ha a várandós nő ekkor találkozik először a vírussal. Ekkor a szervezet még nem termel elég ellenanyagot, és a szülés során a baba fertőződhet a szülőcsatornában, ami ritkán, de akár súlyos szövődményekhez is vezethet (pl. neonatális herpesz, központi idegrendszeri érintettséggel).
Ha a várandós nőnél a szülés idején aktív hólyagok, fekélyek vagy viszkető érzés jelentkezik, a szülészorvos császármetszést javasolhat, hogy megelőzzék a fertőződést. Emellett sok esetben profilaktikus antivirális kezelést is adnak a terhesség utolsó heteiben, hogy minimalizálják a fellángolás kockázatát. Ezért ha Ön herpeszfertőzéssel él, nagyon fontos, hogy mielőbb jelezze ezt nőgyógyászának, még akkor is, ha tünetmentes.
A genitális herpesz és a Lipschütz-fekély összefügg egymással?
A genitális herpesz és a Lipschütz-fekély között nincs közvetlen összefüggés, bár mindkettő fájdalmas nemi szervi fekélyekkel járhat. A genitális herpeszt a Herpes simplex vírus (HSV-1 vagy HSV-2) okozza, és szexuális úton terjed, míg a Lipschütz-fekély nem szexuális eredetű, és gyakran vírusos fertőzésekhez (például Epstein–Barr vírus) vagy immunológiai reakcióhoz kapcsolódik. Klinikai megjelenésük hasonló lehet, mindkettő fájdalmas, körülírt fekélyekkel, esetleg nyirokcsomó-duzzanattal jár, de a kezelés és a fertőzés terjedése szempontjából fontos a különbség.
A genitális herpesz okozhat herpeszes ujjgyulladást?
Igen, a genitális herpesz okozhat herpeszes ujjgyulladást. Ez akkor fordul elő, ha a vírus a bőrön vagy a körömágyon keresztül jut be a kézbe vagy az ujjba, például a nemi szervek érintése után, ha a kéz nincs megfelelően megtisztítva. A fertőzés jellemzően fájdalmas, vörös, duzzadt és hólyagos elváltozással jelentkezik az ujjon, és gyakran lázzal, duzzadt nyirokcsomókkal is járhat. Herpeszes ujjgyulladás esetén a vírusos fertőzés kezelése antivirális szerekkel történik, és fontos a fertőzés terjedésének megelőzése, mert a hólyagocskákból a vírus könnyen továbbadható.
A genitális herpesz összefügghet a szifilisszel?
Közvetlenül nem ugyanaz a betegség a genitális herpesz és a szifilisz, de összefügghetnek egymással, főként a fertőzés kockázata és a lefolyás módja miatt. A genitális herpeszt a herpes simplex vírus (HSV-2, ritkábban HSV-1) okozza, míg a szifiliszt a Treponema pallidum nevű baktérium. Tehát különböző kórokozókról van szó.
A genitális herpesz összefügghet a mononukleózissal?
Közvetlenül nem, de közvetett összefüggés létezhet a genitális herpesz és a mononukleózis között. A mononukleózist az Epstein–Barr vírus (EBV) okozza, míg a genitális herpeszt a Herpes simplex vírus 2 idézi elő. Tehát két különböző vírus felelős a két betegségért. Az összefüggés abban rejlik, hogy a mononukleózis során az immunrendszer legyengül, így a szervezet fogékonyabbá válhat más fertőzésekre, köztük a herpeszvírusok reaktiválódására vagy új fertőzések kialakulására.
A genitális herpesz összefügghet az alvászavarral?
Igen, a genitális herpesz összefügghet az alvászavarral. Az aktív fertőzés során jelentkező fájdalom, égő érzés, viszketés és kellemetlen közérzet megnehezítheti az elalvást és gyakori éjszakai felébredést okozhat. Emellett a betegséghez társuló stressz, szorongás vagy szégyenérzet pszichésen is ronthatja az alvás minőségét. Láz és általános rossz közérzet esetén az alvás tovább zavarttá válhat.
Hasznos tudnivalók, cikkek genitális herpesz témában

Szülés óta folyásom van és viszkető kiütéseim - nemi herpesz lenne? Az orvos válaszol
"Nagyon félek, hogy megfertőzöm valahogy a babámat, amíg nem kapok kezelést."
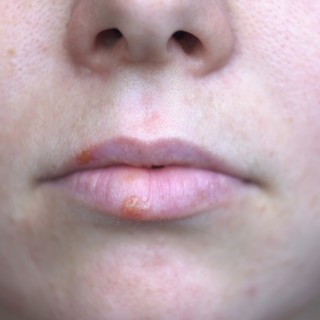
A herpesz két arca: így kapcsolódik az ajakherpesz és a genitális herpesz
A herpesz egyike a egyike a leggyakoribb fertőzésekenek, sokan szenvednek a vírus okozta kellemtlenségtől, fájdalmas hólyagos tünetektől. Kevesen tudják, hogy ugyanazon vírus az oka a genitális herpesznek is.
Genitális (nemi) herpesz: tünetei, vizsgálata és kezelési lehetőségei
Szexuális érintkezés révén terjedő vírusos (herpeszvírus okozza) betegség, amely a nemi szervek tájékát támadja meg. Általában fiatal felnőttek esnek a vírus áldozatául. Ha a fertőzés bekövetkezett, a kórokozó a tünetek elmúlása után is a szervezetben marad, és újból betegséget okozhat, vagyis ekkor már nem előfeltétel a szexuálisan aktív életmód.