A szisztémás lupus erythematosus (SLE), azaz a lupusz a szervezet bármely szervét károsítani képes autoimmun betegség.
Autoimmun betegségek esetén a szervezet immunrendszere ellenanyagot termel a szervezet saját fehérjéivel szemben. Az autoimmun betegségek csoportjába a legkülönfélébb betegségek tartoznak, vannak teljesen ártalmatlanok, de vannak biztosan végzetesek is. Az SLE 20 évvel ezelőtt még ezek közé tartozott, mára már a betegek életkilátásai jelentőseb javultak.
SLE esetén az auto-ellenanyagok (autoantitestek) a DNS-hez kapcsolt fehérjéket (dezoxiribonukleoproteideket – anti-DNP) támadja meg. Mivel ilyen fehérjék minden sejtben vannak, a szervezet bármely sejtje megbetegedhet – elvileg. A gyakorlatban mindig vannak vezető tünetek, melyek jelzik, hogy a szervek nem egyforma mértékben károsodtak.
A lupus előfordulása
Népességben az SLE gyakorisága, amerikai adatok szerint, 53/100.000 fő, vagyis hazánkban évente 5.300 új eset bekövetkeztével kell számolnunk. Nőknél lényegesen gyakoribb, a nő:férfi arány = 9:1. Bármely életkorban előfordulhat, az esetek döntő többsége mégis fiatal felnőttkorban kezdődik.
Az SLE okai
Az SLE okai nem tisztázottak. A betegség ismétlődési kockázata első fokú utódokban minimális, ezért inkább környezeti tényezőket, kisebb mértékben genetikai faktorokat feltételezünk. Számos olyan genetikai tényezőt is felfedeztek, melyek elősegítik a betegség kialakulását és számos olyan gyógyszeres kezelést is ismerünk, melyek – meglévő genetikai hajlam talaján – provokálhatják a betegség kialakulását. A provokáló tényezők és a hajlamosító tényezők összefüggései azonban még nem tisztázottak.
A lupus tünetei
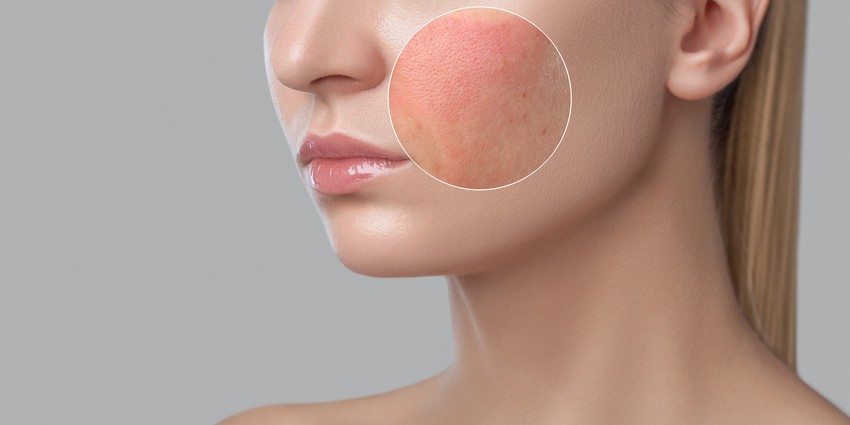
A lupusz gyulladásos betegség, amely során az immunrendszer a test saját szövetei, szervei ellen fordul. Érintheti a bőrt, az ízületeket, a veséket, a vérsejteket, a tüdőt és a szívet is.
Forrás: gettyimages.com
Milyen jelek utalhatnak szisztémás lupusz eritematózuszra?
A szisztémás lupusz eritematózusz (SLE) egy autoimmun betegség, amely során a szervezet immunrendszere saját sejtjei és szövetei ellen indít támadást. A betegség „szisztémás” jellege azt jelenti, hogy számos szervet és szervrendszert érinthet, így a tünetei sokfélék, változatosak és hullámzó lefolyásúak lehetnek.
Az SLE tünetei egyénenként eltérők lehetnek: valakinél enyhék és időszakosak, másoknál súlyos, akár életveszélyes szervi érintettséggel járnak. Ezért kulcsfontosságú a korai felismerés, a pontos diagnózis és a megfelelő kezelés.
Az SLE tünetei a szövődményeiről azonosíthatók. Az anti-DNP által kiváltott betegségek a következők lehetnek (a teljesség igénye nélkül):
Általános tünetek
- hosszan tartó fáradtság, kimerültség,
- láz, fertőzésre utaló ok nélkül,
- testsúlycsökkenés,
- éjszakai izzadás.
Bőr- és nyálkahártya-tünetek
- pillangó alakú bőrpír az orcákon és orrnyergen (malaris rash),
- fényérzékenység: napfény hatására jelentkező vagy rosszabbodó bőrtünetek,
- száj- és orrnyálkahártya-fekélyek (napmérgezésre fokozott a rizikó),
- hajhullás, gyakran foltokban,
- csalánkiütés, viszkető bőrkiütések.
Ízületi- és izomtünetek
- ízületi fájdalmak és duzzanat, leggyakrabban a kezek, csuklók, térdek érintettek,
- reggeli ízületi merevség,
- izomfájdalmak, gyengeség.
Vesét érintő tünetek (lupus nephritis)
- fehérje vagy vér a vizeletben,
- duzzanat a bokákon, lábakon, szem körül,
- emelkedett vérnyomás,
- habos vizelet.
Szív- és érrendszeri tünetek
- mellkasi fájdalom, különösen belégzéskor (szívburokgyulladás jele lehet),
- szívritmuszavar,
- érelmeszesedés, korai szív- és érrendszeri betegségek.
Légzőrendszeri tünetek
- nehézlégzés,
- mellkasi fájdalom légzéskor (mellhártyagyulladás),
- kóros köhögés, láz tüdőérintettség esetén.
Idegrendszeri és pszichiátriai tünetek
- fejfájás,
- koncentrációs zavar, memóriazavar,
- hangulatzavarok, depresszió,
- görcsrohamok, zavartság.
Vérképzőrendszeri elváltozások
- vérszegénység (anémia),
- alacsony fehérvérsejtszám (leukopénia) vagy alacsony vérlemezkeszám (trombocitopénia),
| Bőr | Az arcon, a szemek alatt szimmetrikus pillangó alakú bőrgyulladás, hajhullás, hámfelszínek fekélyei |
| Ízületek | Reumás ízületei gyulladás |
| Vér | A vérsejtek feloldódása (hemolitikus vérszegénység), vérzékenység |
| Agy | Epilepszia, pszichiátriai kórképek, agyhártya-gyulladás |
| Szív | Szívburok- és/vagy szívizomgyulladás, szívbelhártya-gyulladás (endocarditis) |
| Vesék | Veseelégtelenségig súlyosbodó kétoldali vesegyulladás, zsugorvese |
| Tüdő | A tüdők mirigyállományának gyulladása (pneumonitis), mellhártya-gyulladás (pleuritis), tüdővérzés |
| Gerincvelő | Bénulások (pl. Guillain-Barré-szindróma) |
Az SLE lefolyása
A kezelés korszerűsödésének köszönhetően a tízéves túlélés ma a fejlett országokban 90% körüli. A kórjóslat férfiaknál és gyermekeknél súlyosabb. Korábban a vezető halálok a veseelégtelenség volt, ma már a szteroidkezelés következtében kialakuló szív- és érrendszeri betegségek jelentik a legnagyobb veszélyt, melynek következtében a lupuszos betegek halálozása ötször magasabb az átlag népességének. A halálozásban jelentős szerepet játszanak a nagyon erélyes immungyengítő kezelés következtében bekövetkező fertőzéseknek is. A vesekárosodásra utaló fehérjevizelés, vizenyő és magas vérnyomás kedvezőtlen kimenetel előjelei.
A lupus diagnosztizálása
A diagnózisnak számos kritériuma van, ezek ismerete immunológus szakorvosok feladata. Ezek közül a legklasszikusabb az LE-sejt jelenség. Az LE sejtek valójában roncsolódott fehérvérsejtek (falósejtek, vagy granulociták), melyek egyszerű vérkenet-vizsgálat segítségével könnyen kimutathatók.
A diagnózisában a vérvétel is kulcsszerepet játszik, mivel ebből lehet kimutatni azokat az autoantitesteket, amelyek a betegségre jellemzőek. A leggyakoribb és legfontosabb marker az ANA (antinukleáris antitest), mely szinte minden SLE-s betegnél pozitív – ez egy általános, de nem specifikus jelző. Emellett anti-dsDNA és anti-Sm antitestek szintjét is mérik, melyek sokkal specifikusabbak SLE-re, különösen, ha a betegség aktív. A vérvételből továbbá komplement szinteket (C3, C4) is ellenőriznek, mivel ezek gyakran lecsökkennek fellángoláskor, tükrözve az immunrendszer fokozott aktivitását.
Olyan kórképeknél, mint a lupus erythematosus a bőrtünetek hasonlóak lehetnek más betegségekéhez, ezért a bőrbiopszia is segít elkülöníteni azokat. A mintavétel lehetővé teszi a szövettani és gyakran a direkt immunfestéses vizsgálatot is, amely kimutatja az immunrendszer által lerakódott ellenanyagokat a bőrben.
Az SLE terápiája
A kezelés lényege az immunrendszer bénítása. Erre a célra használatosak szteroid gyulladásgátlók, szervtranszplantációban is használt kilökődésgátlók (azatioprin, takrolimusz, stb.), és a rákos betegségek gyógyításában használt sejtosztódást gátló kemoterápiás szerek is (metotrexát, ciklofoszfamid, stb.).
Fontos, hogy a beteg minden járványos időszakban kerülje a tömeget, közösségeket és minden esetben kapjon védőoltást, de csak elölt kórokozókat tartalmazó oltóanyaggal. Tudni kell, hogy erélyes immunbénító kezelés mellett a védőoltások hatékonysága is lényegesen rosszabb.
A legenyhébb fertőzések esetén is erélyesen kell fellépni antibiotikumokkal és gombaölő szerekkel.
Veseelégtelenség esetén az életet meghosszabbíthatja a veseátültetés. A vese kilökődése ellen használt immunbénítók egyben a lupuszra is hatékonyak. Veseátültetést követően a betegség, teljes erejével, az esetek 30%-ában minden terápiás próbálkozás ellenére kiújul.
Plazmaferezis is használható szisztémás lupus erythematosus esetén, különösen súlyos vagy kezelésre rezisztens formákban. A plazmaferezis során a vérplazmából eltávolítják az autoantitesteket és gyulladáskeltő anyagokat, amelyek hozzájárulnak a betegség aktivitásához. Ez átmeneti javulást eredményezhet az immunrendszer túlműködésének csökkentésével. Általában kiegészítő kezelésként alkalmazzák más immunszuppresszív gyógyszerekkel együtt.
Fontos tudnivalók a lupuszról
Az anti-DNP ellenanyagok a méhlepényen is átjutnak, és az esetek harmadában a magzatot elpusztítják. Ez a veszély fokozott pl. daganatellenes immunbénítók alkalmazása mellett. Lupusz ellen használt ciklofoszfamid esetén a magzat elveszítésének kockázata kvázi 100%. A terhesség maga is immungyengített állapot, várandósság alatt az anya állapota javulhat, szülés után viszont gyors és markáns állapotromlásra lehet számítani, melyet csak erélyes immunbénító kezeléssel lehet kivédeni. Ebből következően a lupuszos anya nem szoptathat. Fontos lenne (bár az orvosok ezzel keveset törődnek), hogy a beteg esetleges terhesség esetén forduljon genetikai tanácsadó orvoshoz a saját specifikus kockázatainak felmérése érdekében. Lupuszos beteg számára, pontosabban a magzat számára mind a betegség, mind a kezelés rendkívül veszélyes, de a terhesség vállalásának kérdésében csak a beteg dönthet, az orvos kizárólag a felvilágosításra szorítkozhat, a beteg döntését semmilyen formában nem orientálhatja.
Egyéb tudnivalók az SLE-ről
A lupusz kezelésében használt immunbénítók között több rákkeltő gyógyszer is van. Különös gondot kell tehát fordítani a daganatos betegségek szűrésére.
Tartós szteroidkezelésnek számos mellékhatása lehet. A legfontosabbak: magas vérnyomás, elhízás, holdvilágarc, cukorbetegség, csontritkulás, szívbetegségek.
Mindezek említésével a rendszeres orvosi vizsgálat fontosságát kívánjuk aláhúzni.
Gyakori kérdések a lupuszról
Mi az a lupusz, és mitől alakul ki?
A lupusz egy autoimmun eredetű betegség, melyben a szervezet immunrendszere tévesen idegenként azonosítja a saját szöveteit, és ellenük fordul. Az okai nem teljesen ismertek, de kialakulásában genetikai hajlam, hormonális tényezők (pl. ösztrogén), környezeti hatások (például UV-sugárzás vagy vírusfertőzések), valamint bizonyos gyógyszerek is szerepet játszhatnak. Nőkben, különösen termékeny életkorban, sokkal gyakrabban fordul elő, mint férfiaknál.
Mik a lupusz leggyakoribb tünetei?
A tünetek rendkívül sokfélék lehetnek, attól függően, hogy mely szerveket érinti a betegség. A leggyakoribb panaszok közé tartoznak:
- állandó fáradtság, kimerültség
- ízületi fájdalmak és duzzanat
- bőrtünetek: pillangó alakú bőrpír az arcon
- láz ismeretlen eredettel
- hajhullás
- napfényérzékenység
- száj- vagy orrnyálkahártya-fekélyek
- veseműködési zavarok
- mellkasi fájdalom, légzési nehézségek
Hogyan diagnosztizálható a lupusz?
A diagnózis nem mindig egyszerű, mivel a tünetek más betegségekkel is átfedést mutathatnak. Az orvos a tünetek, a kórtörténet és laborvizsgálatok alapján állítja fel a diagnózist. A legfontosabb vizsgálatok:
- ANA (antinukleáris antitest) teszt: pozitivitása jellemző a lupuszra
- anti-dsDNA és anti-Sm antitestek
- teljes vérkép, vesefunkciós értékek, vizeletvizsgálat
- komplement szintek (C3, C4)
Gyakran szükséges reumatológus vagy immunológus szakorvos bevonása.
Gyógyítható a lupusz?
A lupusz jelenleg nem gyógyítható, de jól kezelhető krónikus betegség. A cél a betegség aktivitásának csökkentése, a fellángolások megelőzése és a szövődmények minimalizálása. A kezelést mindig egyénre szabják, a betegség súlyossága és érintett szervek alapján.
Milyen gyógyszereket használnak a lupusz kezelésében?
A kezelési lehetőségek közé tartoznak:
- nem-szteroid gyulladáscsökkentők (NSAID): az ízületi fájdalmakra
- kortikoszteroidok (pl. prednizolon): gyulladáscsökkentésre
- immunszuppresszív szerek (pl. azatioprin, ciklofoszfamid)
- hidroxiklorokin: alapterápiás szer, különösen a bőrtünetekre és ízületi panaszokra
- biológiai terápiák (pl. belimumab): súlyosabb esetekben
A kezelést rendszeres ellenőrzés és laborvizsgálatok mellett kell végezni.
Milyen életmódbeli változtatásokat érdemes bevezetni lupusz esetén?
A megfelelő életmód hozzájárulhat a fellángolások csökkentéséhez és az életminőség javításához:
- fényvédelem: a napfény gyakran provokálja a tüneteket
- kiegyensúlyozott étrend, elegendő pihenés
- stresszkezelés, például relaxációs technikák
- rendszeres mozgás a fáradékonyság és izomerő fenntartása érdekében
- dohányzás kerülése
- várandósság megtervezése: szakorvosi felügyelet mellett
Lehet-e gyermeket vállalni lupusz mellett?
Igen, de nagyon fontos, hogy a terhességet megfelelően megtervezzék. A betegségnek legalább 6 hónapja nyugalomban kell lennie a teherbeesés előtt, és a terhességet magas kockázatúként kezelik. Vannak olyan gyógyszerek, amelyeket a terhesség alatt is biztonsággal lehet alkalmazni, de másokat ki kell hagyni. A gondozás során nőgyógyász, reumatológus és gyakran nefrológus is együttműködik.
Meddig élhet egy lupusszal egy beteg?
A megfelelő kezeléssel és rendszeres orvosi ellenőrzéssel élők jelentős része hosszú és teljes életet élhet. Az elmúlt évtizedekben a kezelési lehetőségek fejlődésével a túlélési esélyek jelentősen javultak. A prognózist befolyásolja, hogy mely szerveket érinti a betegség, milyen korán ismerik fel, és mennyire sikerül kontroll alatt tartani.
A lupusz fertőző betegség?
Nem, a lupusz nem fertőző, és nem is daganatos betegség. Autoimmun eredetű, tehát nem terjed emberről emberre, sem cseppfertőzéssel, sem más módon.
Van-e természetes gyógymód vagy alternatív kezelés lupuszra?
A tudományosan megalapozott kezelések elengedhetetlenek a lupusz kezelésében. Bizonyos természetes módszerek – mint az egészséges étrend, omega-3 zsírsavak fogyasztása, rendszeres mozgás, D-vitaminpótlás – támogató jelleggel hasznosak lehetnek, de nem helyettesítik az orvosi kezelést. Bármilyen alternatív módszert csak orvosi konzultáció mellett érdemes alkalmazni.
Lupusz okozhat tüdőfibrózist?
Igen, a szisztémás lupus erythematosus (SLE) egyik súlyos, bár ritkább szövődménye lehet a tüdőfibrózis kialakulása. Ebben az autoimmun folyamatban az immunrendszer tévesen a tüdő kötőszöveteit támadja meg, ami krónikus gyulladáshoz és fokozatos hegesedéshez vezet. A hegesedés miatt a tüdőszövet rugalmatlanná válik, ami megnehezíti a tüdő tágulását és rontja a gázcsere hatékonyságát a léghólyagok falán keresztül.
Lupusz összefügghet a Guillain-Barré szindrómával?
Igen, a szisztémás lupusz eritematózus (SLE) és a Guillain-Barré szindróma (GBS) között fennállhat összefüggés, bár ez a társulás viszonylag ritkának számít az orvosi gyakorlatban. Mindkét betegség autoimmun eredetű, ami azt jelenti, hogy az immunrendszer hibás működése miatt a szervezet saját szövetei ellen fordul. Lupusz esetén az immunrendszer általános gyulladást okozhat a test különböző pontjain, és ritka esetekben ez a folyamat a perifériás idegeket is célba veheti, GBS-szerű tüneteket produkálva. Az orvosi szakirodalom leír olyan eseteket, ahol a GBS volt a lupusz első megjelenési formája, vagy éppen egy már diagnosztizált SLE fellángolása során alakult ki ideggyulladás. Ilyenkor a diagnózis összetettebb, mivel el kell különíteni a klasszikus GBS-t a lupuszhoz társuló egyéb neurológiai szövődményektől, például a vaszkulitisztől.
Lupusz összefügghet a Sharp-szindrómával?
Igen, a Sharp-szindróma és a lupusz (SLE) szorosan összefügg, mivel a Sharp-szindróma definíció szerint egy átfedési betegség, amely a lupusz jellemzőit is tartalmazza. A diagnózis felállításához szükséges egyik alapvető feltétel a magas szintű anti-U1 RNP antitest jelenléte, amely mellett a lupuszra jellemző tünetek, mint az ízületi gyulladás vagy a bőrpír is megjelennek.
Lupusz összefügghet más bőrbetegségekkel?
A szisztémás lupusz eritematózusz (SLE) és a bőrt érintő lupusz (diszkoid lupusz) szoros kapcsolatban állnak más bőrgyógyászati kórképekkel, mivel az autoimmun folyamatok gyakran több rétegben is károsítják a szöveteket. A lupuszban szenvedőknél gyakran jelentkezik fényérzékenység, ami súlyosbíthatja a napfény okozta egyéb bőrbetegségeket, például az aktinikus keratózist vagy a krónikus napégést.
Felhasznált irodalom:
- Mayo Clinic
- MedlinePlus
- Lupus Foundation of America
- Cleveland Clinic
- Országos Gyógyszerészeti és Élelmezés-egészségügyi Intézet (OGYÉI)
Kövesse az Egészségkalauz cikkeit a Google Hírek-ben, a Facebook-on, az Instagramon vagy a X-en,Tiktok-on is!